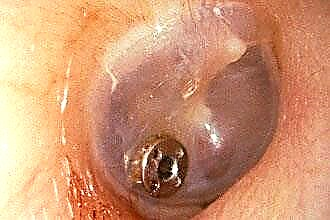
För infektionssjukdomar som påverkar perichondrium finns det ett allmänt gruppnamn - "perichondritis", som gränsar till indikationen på lokaliseringen av inflammation: perichondit i aurikeln. Sjukdomen kan leda till nekros av broskvävnaden och efterföljande deformation av örat. Inflammation åtföljs av hudrodnad, svullnad, svullnad och ömhet.
I de senare stadierna, enligt de karakteristiska manifestationerna, diagnostiseras sjukdomen lätt. Men i de inledande stadierna kan det förväxlas med antingen ett othematoma (ansamling av blod i perichondrium) - med serös kondroperikondrit i aurikeln eller med erysipelas - med en purulent sjukdom.
Orsaker och mekanism för utveckling av sjukdomen
 Bland bakterier - orsakande medel för sjukdomen - orsakas perichondritis oftast av Pseudomonas aeruginosa, mindre ofta av gröna streptokocker, Staphylococcus aureus och andra arter. Som ett resultat av infektion skadas perichondrium. Därför, med självdiagnos, är ett av de karakteristiska tecknen som uppmärksammas en inflammatorisk process som sprider sig till alla överväxter av skalet, men påverkar inte loben.
Bland bakterier - orsakande medel för sjukdomen - orsakas perichondritis oftast av Pseudomonas aeruginosa, mindre ofta av gröna streptokocker, Staphylococcus aureus och andra arter. Som ett resultat av infektion skadas perichondrium. Därför, med självdiagnos, är ett av de karakteristiska tecknen som uppmärksammas en inflammatorisk process som sprider sig till alla överväxter av skalet, men påverkar inte loben.
Perichondrium - perichondrium - är ett tätt bindvävsmembran som täcker det mesta av brosket (aurikel, struphuvud, costal hyalin, etc.) och fungerar som deras näring, tack vare nätverket av blodkärl som är inneslutet i det. De nedre skikten av perichondrium, med hjälp av cellulära element, bidrar till omvandlingen av brosk till ben.
Infektion i perichondrium kan komma in på två sätt:
- genom eventuella skador från utsidan - den primära typen,
- från inre infekterade organ med blodflöde - sekundär typ.
Riskfaktorer och förebyggande åtgärder
Sjukdomsförebyggande korrelerar med att undvika stora riskfaktorer och tillstånd som kan provocera fram patologisk aktivering av patogener. När en primär infektion kommer in inkluderar riskfaktorer:
 husdjur repor
husdjur repor- insektsbett
- frostskador och brännskador,
- operationer som bryter mot sterilitetsregimen,
- kosmetiska ingrepp,
- genomträngande.
I detta avseende anses den snabbaste och mest kompletta antiseptiska behandlingen av skador och skador, oavsett deras grad, som förebyggande åtgärder. Även en mindre repa kräver tillämpning av antiseptiska regler. Om ett smittsamt fokus ändå har uppstått bör det elimineras så snabbt som möjligt.
En sekundär infektion kan utlösas av en allmän minskning av immuniteten, såväl som:
- diabetes,
- Kronisk bronkit,
- bronkial astma,
- Reumatoid artrit,
- eventuella infektionsprocesser och komplikationer efter sjukdomar (otitis media, influensa, tuberkulos).
I det här fallet reduceras förebyggande till att stärka immunförsvaret, fullständigt slutförande av behandlingen och också - att genomföra adekvat terapi. Så, till exempel, vid behandling av purulent otitis media anses kirurgiskt ingrepp före fullständig förstörelse av Pseudomonas aeruginosa vara oönskat.
Symtom på perichondrit
 Beroende på formen av perichondit kan symtomen vara mindre uttalade (serös typ) och uttalade mot bakgrund av det snabba förloppet av den patologiska processen (purulent typ).
Beroende på formen av perichondit kan symtomen vara mindre uttalade (serös typ) och uttalade mot bakgrund av det snabba förloppet av den patologiska processen (purulent typ).
Den serösa, mer sällsynta formen utvecklas oftast som ett resultat av penetrationen av en svagt virulent infektion efter ett insektsbett, repa eller bränna. Det manifesterar sig tillsammans med följande symtom:
- rodnad i örat med en karakteristisk glansig glans,
- den successiva förekomsten av svullnad, ödem och svullnad, som först ökar och sedan, när den är tätare, minskar något i storlek,
- manifestation av smärtsamma förnimmelser som är närvarande, men är inte särskilt uttalade,
- en ökning av hudens temperatur, som stiger på platsen för inflammation.
En purulent, vanligare form orsakar livliga manifestationer i form av:
- först - tuberositet och ojämn svullnad,
- sedan - spridningen av ödem till hela området av öronen, förutom loben (medan tuberositeten slätas ut och blir osynlig),
- förekomsten av intensiv lokaliserad och senare - diffus smärta, som i det första steget ökar med palpation, och i det andra steget sprider det sig till de cervikala, occipitala och temporala regionerna.
Samtidigt förändras hudens färg - från röd till cyanotisk, ett feberaktigt tillstånd med en temperatur på upp till 39 C inträffar, sömn och aptit försämras och irritabilitet uppstår.
En teståtgärd är ett kort och kraftigt tryck på örat, där infiltratet (cellkluster med inneslutningar av blod och lymf) börjar svänga. Denna fluktuation indikerar ackumuleringen av pus och början på processen med purulent mjukgöring av vävnaden, vilket i senare skeden leder till att perichondrium lossnar och det broskiga ramverket smälter.
 För att förbättra diagnosen och differentieringen av hematom från perichondritis, såväl som den serösa formen från purulent, utförs diafanoskopi (genomlysning). Kärnan i metoden är att genomlysa vävnader (cystor och perikutana formationer) med en ljusstråle. Transparent vätska, när den är genomskinlig i ett mörkt rum, kommer att ha en rödaktig nyans, grumlig - den kommer inte att lysa igenom. Sjukdomen bestäms av färgreaktionen:
För att förbättra diagnosen och differentieringen av hematom från perichondritis, såväl som den serösa formen från purulent, utförs diafanoskopi (genomlysning). Kärnan i metoden är att genomlysa vävnader (cystor och perikutana formationer) med en ljusstråle. Transparent vätska, när den är genomskinlig i ett mörkt rum, kommer att ha en rödaktig nyans, grumlig - den kommer inte att lysa igenom. Sjukdomen bestäms av färgreaktionen:
- ljusgul färg ges av den serösa formen,
- blackout - purulent,
- röd färg är synlig med hematom.
Behandla inflammation
Alternativa metoder för behandling av perichondritis i aurikeln bör undvikas, eftersom med sen diagnos och tidig initiering av antibiotikabehandling beskriver en ogynnsam prognos irreversibel deformation av aurikeln. Medicinsk terapi kan utföras i fysioterapeutiska, läkemedels- och kirurgiska format.

Fysioterapi
Fysioterapeutiska procedurer (inklusive hemma) utförs endast med serös perichondrit och under perioder av exacerbationsförsvagning. Med en purulent form är de kontraindicerade. Förutom laserterapi, ultraviolett strålning, mikrovågsugn och UHF, röntgenterapi (mindre ofta), ordineras patienten adekvat näring och maximal vila. Fysioterapiåtgärder föreskrivs dock endast utöver antibiotikabehandling.
Drogbehandling
 Denna behandling tar hänsyn till två faktorer:
Denna behandling tar hänsyn till två faktorer:
- behovet av både lokal och systemisk antibiotikabehandling,
- valet av läkemedlet bör ta hänsyn till typen av patogen: tetracyklin, oxytetracyklin, streptomycin, erytromycin, etc. används mot Pseudomonas aeruginosa, eftersom denna bakterie är okänslig för penicillin.
Oral administrering av antibiotika som en del av allmän terapi är möjlig enligt följande scheman:
- Levofloxacin 250 mg (1/dag) i 10 dagar + Azitromycin 500 mg (en timme före måltid) i 5 dagar.
- Amoxicillin + klavulanat 625 mg (3 / dag före måltid).
- Erytromycin 250 tusen enheter per möte (4-6 / dag).
För att lindra smärta kan du ta antiinflammatoriska icke-steroida läkemedel och smärtstillande medel.
Injektionsmetodscheman:
 Cefotaxim 2 / dag, 2 g, intravenöst i 10 dagar.
Cefotaxim 2 / dag, 2 g, intravenöst i 10 dagar.- Streptomycin, 2 / dag, 250 tusen intramuskulärt.
Vid lokal antibiotikabehandling används salvor med 2% mupirocin (10 dagar), 1% polymyxin M (5-10 dagar). Dessutom används en 10% lösning av silvernitrat (lapis) eller en 5% tinktur av jod, men inte tillsammans, eftersom under påverkan av jod fälls lapis ut. Borsyrapulver, som blåses in i hörselgången, är särskilt effektivt mot Pseudomonas aeruginosa, men borsyra kan även användas i en lösning i form av en kompress.
Med den serösa formen räcker det ofta med konservativa metoder. Som regel, redan på den tredje dagen, finns det en betydande lättnad och förbättring av tillståndet, men det är viktigt att inte bli lurad av detta, för att slutföra kursen. I fallet med en purulent form kan kirurgiskt ingrepp uteslutas endast i de tidiga stadierna.
Kirurgi
 Grunden för kirurgiskt ingrepp är fluktuationer och förvärring av suppuration. För att avleda en liten mängd pus används snitt med dränering på platserna för avslöjande. Med betydande inflammation utförs följande sekvens av åtgärder:
Grunden för kirurgiskt ingrepp är fluktuationer och förvärring av suppuration. För att avleda en liten mängd pus används snitt med dränering på platserna för avslöjande. Med betydande inflammation utförs följande sekvens av åtgärder:
- Ett brett snitt görs parallellt med konturen av öronen för att undvika deformation under efterföljande ärrbildning.
- Pus, granulering och nekrotisk vävnad avlägsnas.
- Gummiavlopp läggs.
- Tre gånger om dagen tvättas såret med antibiotika och antiseptika.
- Antiseptiska förband med salva byts flera gånger om dagen (efter behov).
- Efter att flytningen har upphört tas dräneringen bort och ett tätt bandage och tamponad appliceras på örat för att förhindra förträngning av hörselgången.
- Patienten observeras av en läkare tills fullständig återhämtning.

 husdjur repor
husdjur repor Cefotaxim 2 / dag, 2 g, intravenöst i 10 dagar.
Cefotaxim 2 / dag, 2 g, intravenöst i 10 dagar.