Det är omöjligt att med ord beskriva ångest och förvirring om man skulle stå inför en så formidabel diagnos som en medfödd missbildning hos en bebis. En av de vanligaste hjärtpatologierna i barndomen är ventrikulär septumdefekt (VSD). Låt oss undersöka symtomen och tecknen som gör att vi kan misstänka det, prata om metoderna för diagnos och behandling och försöka klargöra om det är möjligt att upptäcka denna defekt hos ett barn i livmodern - i graviditetsstadiet.
Vad det är
Normalt är hjärtkamrarna åtskilda av en muskelbarriär när barnet föds. Hon utgör inte bara en tredjedel av deras totala yta, utan tar också aktivt del i varje sammandragning och avslappning av hjärtat. Fostrets organ får endast blandat blod. Båda ventriklarna hos den nyfödda är "upptagna med arbete" ungefär lika mycket, detta förklarar frånvaron av en skillnad i tjockleken på deras muskelväggar.
Patogenes av cirkulationsstörningar vid VSD
Den interventrikulära skiljeväggen uppstår från tre olika strukturer, dess bildande fullbordas av 4-5 veckors graviditet. Om fusion inte uppstår kvarstår ett hål (defekt) mellan ventriklarna. Det kan vara den enda anomali i utvecklingen av hjärtat (isolerad defekt) eller kombineras med andra medfödda förändringar i anatomin, vara en del av strukturen av den kombinerade defekten. Idag talar vi bara om det första alternativet.
Under de första timmarna av ditt barns liv, efter att barnet har andats, förändras hela hans blodflödessystem. Inkluderandet av stora och små cirklar av blodcirkulationen "tvingar" barnets hjärta att omstrukturera sitt arbete:
- Trycket i vänster kammare stiger markant.
- Med VSD kommer en del av blodet inte bara in i aorta, utan också i den högra ventrikeln, vilket skapar en extra belastning för den senare. Experter kallar denna process en vänster till höger bloddump (från vänster sida av hjärtat till höger).
- Den högra ventrikeln "tvingas" att fungera mer intensivt för att pumpa "överskott" blod.
Förändringar i hemodynamiken beror direkt på storleken och placeringen av defekten. Ett litet hål kan stängas i ett barn vid 4-5 års ålder på egen hand (spontant). Detta händer vanligtvis i 65-75% av fallen. Med omfattande defekter lider inte bara höger kammare. Trycket i lungcirkulationen ökar, pulmonell hypertoni uppstår.
Barnets kropp kommer att försöka kompensera för belastningen:
- Massan av ventriklarna ökar.
- Väggarna i stora och små artärer tjocknar.
- Tack vare dessa mekanismer är trycket i båda ventriklarna lika. Trots hålet finns det ingen utsläpp av blod på en tid.
- Efter hand utarmas kroppens försvar, och trycket i höger kammare blir större än i vänster.
- Venöst blod genom defekten kommer att börja flöda in i den systemiska cirkulationen - Eisenmengers syndrom. Defektdekompensation uppstår. Kliniskt manifesteras denna process av det faktum att barnet börjar "bli blått".
Lyckligtvis, med tidig diagnos och snabb kirurgisk behandling, händer detta inte, även om VSD är stort. Försök därför att följa din läkares råd. Kirurger anser naturligtvis att den bästa operationen är den som patienten inte behöver göra. Men en defekt i interventrikulär septum hos en nyfödd kräver noggrann undersökning, specialistrådgivning och ett differentierat tillvägagångssätt för patienthantering.
Klassificering av ventrikulära septumdefekter
Enligt International Classification of Diseases 10 revision (ICD-10) är alla VSD kodade med en kod - Q 21.0. Men inom praktisk pediatrik särskiljer läkare fyra anatomiska typer av denna anomali, enligt "Kliniska riktlinjer för hantering av barn med medfödda hjärtfel" som godkändes av Association of Cardiovascular Surgeons 2013:
- Subarteriell defekt av interventrikulär septum. Ligger direkt under lungklaffen. Aortabladet kan "böjas", "kila" in i den befintliga öppningen, vilket orsakar aortauppstötning (omvänd shunt).
- Perimembranös defekt av interventrikulär septum - hålet är beläget i membrandelen intill trikuspidalklaffen. Hinnans septum kan växa ihop med defekten och delvis täcka den.
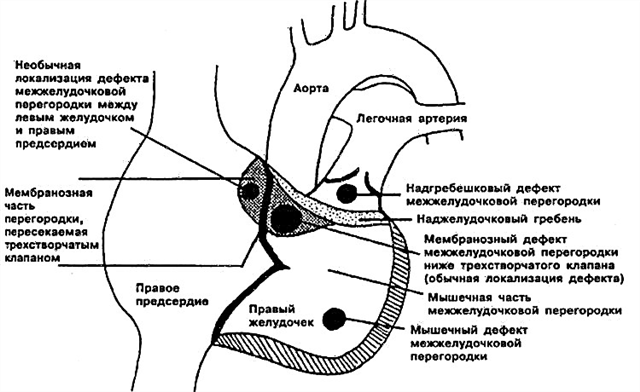
- Inflödesinterventrikulär septumdefekt är lokaliserad i inflödesdelen av höger kammare.
- Muskeldefekt i den interventrikulära septum - kan lokaliseras i centrum av muskeln, i den övre delen, och även på gränsen mellan väggen i höger kammare och själva septumet. Ibland bestäms flera små hål på en gång (multipel typ av muskel VSD - Tolochinov-Rogers sjukdom).
För att du inte ska bli skrämd av medicinska termer, och det blev tydligt var exakt öppningen i interventrikulära skiljeväggen hos ditt barn är, ska jag försöka förklara det igen. Anatomer delar upp denna struktur i tre delar - övre (membranös), mellersta (muskulär), nedre (trabekulär). Följaktligen är den trabekulära defekten belägen i den nedre, muskulära - i mitten, membrandefekt av interventrikulära septum - i dess övre del.
Orsaker till defekten
Den exakta orsaken till anomali är svår att fastställa. I etiologin för medfödda hjärtfel har ärftlighetens roll, en förorenad miljö, föräldrars dåliga vanor, att ta vissa mediciner av den blivande mamman och virusinfektioner under graviditeten bevisats.
Läkarens råd
Upprepade gånger plågade föräldrar sig själva och mig och försökte ta reda på den exakta etiologin för en medfödd missbildning hos ett barn. När en sådan diagnos hittas hos en infödd baby, skulle man verkligen vilja hitta den skyldige. Mormodern på faderns sida anklagar ibland svärdottern för "dålig genetik", moderns släktingar - svärsonen för att röka och dricka alkohol.
Jag råder dig starkt att inte göra detta. Naturligtvis är det viktigt att ta reda på orsaken för att kunna förutsäga födelsen av friska eller sjuka barn från föräldrarna och barnet själv. Ett barn med en DMZHP kommer en dag att bli pappa eller mamma själv. Men en liten mans sjukdom är ingen anledning till en uppgörelse. Glöm familjebråk. Fokusera på att ta hand om barnet.
Hur man misstänker en defekt: symtom och tecken hos ett barn
Med en liten hålstorlek kommer din bebis inte att skilja sig från sina kamrater. Förmodligen, även på förlossningsavdelningen, kommer neonatologen att informera dig om att ditt barn har ett systoliskt blåsljud. Föräldrar brukar fråga oroligt vid varje auskultation: "Är ljudet minskat eller ökat?" VSD-paradoxen är att intensiteten på bruset är omvänt proportionell mot hålets storlek. Ju svagare ljud, desto större defekt.
Situationen är allvarligare om barnet föddes "utan ljud", men:
- från tre till fyra veckors ålder, slutade plötsligt gå upp i vikt med en tillräcklig mängd mjölk från mamman;
- han har andfåddhet när han äter;
- luftvägsinfektioner "spökar" honom oftare än andra barn;
- ibland börjar barnet "bli blått";
- vid undersökning upptäcker läkaren plötsligt en expansion av hjärtats gränser, en ökning av levern.
I framtiden kännetecknas den kliniska bilden av en diffus intensifierad apikal impuls, uppkomsten av systoliska skakningar till vänster i det tredje eller fjärde interkostala utrymmet, expansionen av hjärtats gränser, särskilt till vänster, bildandet av en hjärtpuckel (Davis bröst).
Diagnostiska metoder
Auskultatoriska data och andra symtom gör att barnläkaren kan misstänka en medfödd missbildning hos barnet. Troligtvis kommer en pediatrisk kardiolog att skriva ut en remiss till:
- Röntgen av bröstorganen - med en liten defekt kommer förändringar inte att hittas. Om öppningen är signifikant kan hypertrofi av vänster förmak och ventrikel, en ökning av lungmönstret, avslöjas. Vid komplikationer av VSD av pulmonell hypertoni - svullnad av lungartären med försvagning av lungmönstret och icke-hypertrofierad vänster kammare.
- Elektrokardiografi - i differentieringen av hjärtsjukdom är inte av särskild betydelse, men det kommer att avslöja avvikelsen av den elektriska axeln, såväl som tecken på överbelastning av båda eller bara den vänstra ventrikeln.
- Ekokardiografi - anses vara den viktigaste diagnostiska tekniken för hjärtfel. Ultraljudsmetoden för undersökning låter dig klargöra den exakta platsen för hålet, dess storlek, antalet defekter och även att bedöma förändringarna i hemodynamiken. Huvuduppgiften för ultraljudsskanningen är direkt visualisering av defekten, uteslutning av andra hjärtavvikelser. Dopplerkartläggning hjälper till att fastställa storleken på shunten, förekomsten av bloduppstötningar och bedöma det systoliska trycket i höger kammare.
Om defekterna inte är tydligt synliga på ekokardiogrammet, eller om läkaren misstänker ett kombinerat hjärtfel, kan du behöva genomgå magnetröntgen eller datortomografi.
Hjärtkateterisering och angiografi
Vanligtvis ordineras dessa diagnostiska tekniker sällan till barn, men om icke-invasiva metoder inte ger fullständig information om tillståndet, utförs de för att bedöma hemodynamiken i lungcirkulationen och pulmonell hypertoni. Denna procedur mäter trycket i aortan, lungartären, och bestämmer gassammansättningen av blodet inuti hjärtkamrarna och stora kärl. Det utförs av erfarna specialister i regionala centra.
Behandling av en ventrikulär septumdefekt
Tillvägagångssättet för hantering av patienter med VSD är strikt individuellt, beroende på storleken och placeringen av defekten, kliniken (förekomsten av pulmonell hypertoni, utvecklingen av cirkulationssvikt), närvaron av samtidig patologi.
Om hålet är litet finns det inga hemodynamiska störningar, barnet behöver bara regelbundna undersökningar av en kardiolog och periodisk ekokardiografi. Vid minsta tvivel om det gynnsamma sjukdomsförloppet är kirurgisk behandling indikerad.
Det finns följande typer av kirurgisk korrigering av VSD:
- En operation under förhållanden av artificiell cirkulation, under vilken hjärtkirurgen suturerar öppningen eller stänger den med en ventil.
- "Auxiliär" förträngning av lungartären är en preliminär kirurgisk förberedande operation för att förhindra dekompensation av defekten. Låter dig "köpa tid" innan en radikal korrigering.
- Minimalt invasiv endovaskulär intervention. Det utförs under kontroll av ultraljud och fluoroskopi. Genom lårbensartären introducerar kärlkirurgen en speciell anordning (spole eller occluder), som passerar den in i hjärthålan, stänger defekten.
- Hybriddrift. Efter att bröstkorgen öppnats förs tilltäppningen in direkt genom punkteringen av myokardiet. Interventionsprotokollet ger inte utrymme för hjärtstillestånd och dess koppling till hjärt- och lungbypass-systemet.
Specialisten avgör vilken metod som är mest lämplig för ditt barn. Utan föräldrarnas skriftliga medgivande för operation kommer ingen läkare att operera barnet. Det är viktigt att diskutera operationsförloppet med läkaren och välja den mest optimala taktiken.

Man bör komma ihåg att om du missar dyrbar tid, stäng inte hålet före utvecklingen av pulmonell hypertoni, det finns en risk för dödsfall från cirkulationssvikt. Läkemedelsterapi föreskrivs som förberedelse för kirurgisk ingrepp, under rehabiliteringsperioden, såväl som med utvecklingen av defektdekompensation för att stödja hjärtat.
Vad är prognosen och kommer barnet att vara friskt
Sjukdomens prognos beror till stor del inte bara på typen av defekt, utan också på kirurgiskt ingrepp i tid. Jag kommer aldrig att glömma en familj. Föräldrarnas tro tillät dem inte att förhindra graviditet. En underbar tjej föddes det åttonde barnet i ordningen. Alla äldre barn är absolut friska. Inga riskfaktorer. Utmärkt ärftlighet. Utmärkt vikt och Apgar-prestanda. Bebisen tog bröst, var aktiv och var allas favorit.
Fall från praktiken
På förlossningsavdelningen misstänkte en neonatolog en medfödd hjärtsjukdom. Ultraljudsundersökning avslöjade en muskeldefekt i interventrikulär septum hos den nyfödda. Specialisterna på det kardiologiska centret rekommenderade att utföra kirurgisk korrigering upp till 6 månaders ålder, eftersom storleken på hålet var för stort.
Föräldrarna var fast beslutna att genomgå operation, men deras tro krävde pastorns välsignelse. Och han, som såg en till synes frisk tjej, rådde att skjuta upp operationen lite. Som, hon är fortfarande väldigt liten, skruvstycket stör henne inte, du kommer alltid att ha tid att "klippa".
Under den sjunde månaden av hennes liv visade barnet de första tecknen på pulmonell hypertoni, med vilket vi utan framgång försökte ordinera mediciner. På den nionde etappen - föräldrarna bad hjärtkirurgerna att rädda barnet, men det var för sent att operera - utvecklades hjärtsviktskliniken. Vid ett års ålder dog flickan.
Och igår kom en ung man till receptionen. Arton år. Han var upprörd över att läkarna i förslagsnämnden skickade honom till sjukhuset för ytterligare undersökning. Han är engagerad i friidrott. Hon drömmer om att komma in i en militärskola. Jag öppnar ett öppenvårdskort, och där - kirurgisk behandling för VSD. På bröstet finns en tunn remsa av postoperativa ärr, nästan osynlig. Killen minns inte operationen. Förstår uppriktigt inte vad han är sjuk med. Det är bara det att föräldrarna vid ett tillfälle inte var rädda för att "klippa" det.
Är det möjligt att diagnostisera defekten innan barnet föds?
Jo det kan du. För att göra detta är det nödvändigt att i tid genomgå en ultraljudsundersökning under graviditeten av en erfaren specialist som använder modern utrustning. Om det framtida barnet har en misstanke om VSD, försök att välja ett förlossningssjukhus närmare hjärtcentret.
Det är inte ovanligt att höra förebråelser från föräldrar att de följde alla rekommendationer från läkare, men ett hjärtfel identifierades först efter ett barns födelse. Tyvärr är en kammarseptumöppning upp till 4 mm i diameter mycket svår att upptäcka utan färgdopplerkartering. Därför, om du har en belastad ärftlighet, rökte före graviditeten, hade influensa eller ARVI när du väntade barn, se till att informera din gynekolog om detta. Du kan behöva genomgå ytterligare ultraljud på känsligare utrustning.