Hjärtfel är en stor grupp av sjukdomar som kännetecknas av en defekt i någon av dess strukturer eller stora kärl.
Vad är hjärtfel
För att förstå vad ett hjärtfel är måste du förstå grunderna i anatomin hos detta organ och principerna för dess arbete.
Det mänskliga hjärtat består av 4 kammare - 2 atria och 2 ventriklar. Blod rör sig från en kammare till en annan genom hålen som har ventiler. Från vänster kammare släpps blod ut i den systemiska cirkulationen (aorta), syresätter alla organ och vävnader i vår kropp och återvänder till det vänstra förmaket genom vena cava. Därifrån går den till höger kammare, sedan till lungartären för att berikas med syre i lungorna, och genom lungvenerna går den tillbaka till höger förmak, sedan till vänster kammare. Sedan upprepas cykeln.
För att förhindra blandning av arteriellt och venöst blod inuti hjärtat är de vänstra och högra sektionerna åtskilda av förmaks- och interventrikulära partitioner. För att förhindra tillbakaflöde av blod (från ventriklarna till atrierna eller från aortan till vänster ventrikel) finns det klaffar som öppnar och stänger vid en viss tidpunkt.

Alla hjärtfel är indelade i 2 typer - medfödda och förvärvade.
Som namnet antyder, uppstår medfödda defekter hos en person från hans födelse, och förvärvade defekter uppstår i processen senare i livet.
Incidensen av medfödda hjärtfel (CHD) är cirka 5-8 fall per 1000 barn. Förvärvad hjärtsjukdom (ACD) förekommer hos 100-150 personer per 100 000 invånare.
För att underlätta förståelsen av skillnaderna mellan CHD och PPS, noterar jag att till en början utvecklas en anomali, deformation av huvudkärlen (aorta och pulmonell trunk) eller en defekt i septa, och med förvärvade sådana påverkas klaffarna. Men en sådan uppdelning kan betraktas som godtycklig, eftersom ventiler kan skadas även med medfödda defekter.
Allt detta leder till en kränkning av hemodynamiken (normalt blodflöde) inuti hjärtat, dominansen av blodfyllning i vissa kammare och utarmningen av andra. Som ett resultat blandas arteriellt blod med venöst blod, vissa kammare svämmar över med blod, sträcker sig och deras väggar tjocknar. Fyllningen av andra delar av hjärtat, tvärtom, minskar i jämförelse med normen.
De flesta med hjärtsjukdom får en handikappklass. De kan inte leva ett helt liv, som alla friska människor, de måste ständigt observera någon form av restriktioner. Även rent psykologiskt är det svårt.
På frågan om armén - personer med hjärtfel kategoriseras som "olämpliga" eller "delvis lämpliga" för akut militärtjänst.
Är det möjligt att dö av patologi
Tyvärr är det fullt möjligt att dö av hjärtsjukdom. Statistiken över dödsfall med medfödd hjärtsjukdom är ganska sorglig. Utan medicinsk intervention i tid förekommer det i 70-80% av fallen.
Personer med PPP dör i cirka 15-20% av fallen. Den främsta dödsorsaken vid hjärtsjukdom är hjärtsvikt, d.v.s. försämring av "pumpens" huvudfunktion - pumpning av blod.
Andra dödsorsaker inkluderar hjärtarytmier såsom paroxysmal ventrikulär takykardi, förmaksflimmer och atrioventrikulär blockad. På grund av förmaksflimmer uppstår ofta tromboembolism i hjärnan, vilket leder till en stroke.
Möjliga orsaker till förekomsten
Bland orsakerna till förvärvade defekter är de vanligaste:
- Reumatism, eller snarare kronisk reumatisk hjärtsjukdom, är en inflammation i dess inre membran (inklusive ventilapparaten), som utvecklas efter en streptokockinfektion (ont i halsen) (främst i barndomen).
- Infektiös endokardit är den gradvisa förstörelsen av hjärtklaffarna på grund av multiplikationen av bakterier på dem. En infektionsdrift kan uppstå när en karierad tand tas bort, med dålig antiseptisk behandling av huden under en injektion, eller med icke-sterila sprutor.
- Åderförkalkning och degenerativa klaffförändringar är vanliga hos äldre.
Av de mer sällsynta orsakerna kan syfilis och systemiska patologier särskiljas - reumatoid artrit, lupus erythematosus, sklerodermi.
Den specifika etiologiska faktorn för medfödda missbildningar är svår att fastställa. Det kan vara:
- ärftliga mutationer - Downs syndrom, Patau;
- moderns sjukdomar - diabetes mellitus, trombofili, systemisk vaskulit;
- intrauterina virusinfektioner - röda hund, cytomegalovirus, vattkoppor;
- dåliga vanor - röka, dricka alkohol under graviditeten;
- exponering för joniserande strålning;
- användningen av läkemedel som negativt påverkar utvecklingen av fostret - antineoplastiska medel, sulfonamider, tetracykliner.
Hur man berättar om du har ett hjärtfel
För att ta reda på om en person har ett hjärtfel, vägleds jag av följande data:
- symtom och besvär som stör patienten;
- fysisk status - patientens utseende;
- elektrokardiografi;
- ekokardiografi (ultraljud av hjärtat);
- bröstkorgsröntgen.
Symtom, tecken och typiskt utseende hos patienten
Personer med hjärtfel lider främst av tecken på hjärtsvikt. De har svårt att andas, särskilt på natten, på grund av kroppens horisontella läge och ett ökat tryck i lungornas kärl. Av samma skäl kan de besväras av en paroxysmal hosta.
Patienter (särskilt med CHD) tröttnar mycket snabbt, även efter mycket lite fysisk aktivitet vill de hela tiden sova, de känner sig yr och de kan till och med svimma.
På grund av den förstorade levern känner patienten tyngd eller drag/värkande smärtor i höger hypokondrium. På kvällen är benen väldigt svullna. Orolig ofta för värkande smärta i vänster sida av bröstet, hjärtklappning, obehag i bröstet. Nedre luftvägsinfektioner kvarstår hos patienter med viss CHD.
Ofta märker jag det så kallade "trumstickssymptomet" hos personer med hjärtfel. Detta är en förtjockning av fingrarnas terminala falanger. Detta symptom indikerar en långvarig kränkning av blodcirkulationen i hela kroppen.

Nyfödda och spädbarn med CHD är hämmade och underviktiga. Ofta blir deras läppar, näsa och fingertoppar blåaktiga (cyanos).
Det finns specifika symtom på hjärtsjukdom. Till exempel, med coarctation av aorta, på grund av dess uttalade förträngning, förblir cirkulationen av huvudet, armarna och överkroppen på rätt nivå, medan de nedre delarna av kroppen och benen är utarmade i blod. Detta leder till det faktum att musklerna i den övre axelgördeln sticker ut mot bakgrunden av de underutvecklade musklerna i de nedre extremiteterna. Och det falska intrycket av "atletisk byggnad" skapas.
Ett annat exempel är mitralisstenos. I de senare stadierna av denna PPS, mot bakgrund av en allmän blekhet i ansiktet, uppträder en ljus blårosa rouge på kinderna, medan läpparna och näsan har en blå nyans. Detta kallas facies mitralis, eller mitral ansikte.

Jag vill notera att en person med PPS kan känna sig ganska frisk under lång tid och inte uppleva någon smärta eller svårigheter att andas. Detta beror på att hjärtat försöker kompensera för hemodynamiska störningar och till en början klarar det bra av detta. Men förr eller senare är dessa mekanismer otillräckliga, och sjukdomen börjar manifestera sig kliniskt.
När jag undersöker sådana patienter lyckas jag identifiera några patologiska tecken, till exempel ökad hjärtimpuls i vänster eller höger ventrikel, tremor i bröstet. Under auskultation av patienter med hjärtsjukdom hör jag ofta blåsljud vid projektionspunkterna på klaffarna, septa och halspulsåder; stärkande, försvagande eller splittande toner.
Instrumentell diagnostik
De viktigaste instrumentella forskningsmetoderna för diagnos av hjärtfel:
- Elektrokardiografi. På EKG kan jag se tecken på hypertrofi av olika delar av hjärtat genom att ändra höjd, bredd och form på tänderna. Arytmier finns ofta (särskilt ofta - förmaksflimmer).
- Ekokardiografi är kanske den huvudsakliga diagnostiska metoden som gör att du på ett tillförlitligt sätt kan fastställa ett hjärtfel. Echo-KG känner tydligt igen tillståndet för ventiler, skiljeväggar, väggtjocklek och volym i kamrarna. I dopplerläge kan du se blodflödets riktning mellan avdelningarna (uppstötningar), mäta trycket i lungartären. Om en defekt misstänks, för en mer detaljerad bild, ordinerar jag ett transesofagealt ekokardiogram (givaren placeras i matstrupen precis bakom hjärtat).
- Röntgen av bröstorganen - bilden visar mycket tydligt utbuktningen av lungartärstammen, en ökning av lungmönstret på grund av ett ökat tryck i lungornas kärl, en förändring av formen på skuggan av lungorna. hjärta, en osuration av revbenen (en ojämn kontur på grund av kompression av interkostala artärer).
Typer av laster och deras skillnader
Som redan nämnts är alla hjärtfel uppdelade i medfödda och förvärvade. De skiljer sig från varandra i patofysiologi, svårighetsgrad, mänsklig livslängd.
Det finns många klassificeringar av CHD, men oftast använder läkare Marder-klassificeringen, som delar upp all CHD i defekter med och utan cyanos (dvs. "blå" och "vit").
Tabell 1. Karakteristika för CHD
En typ | namn | Den utmärkande egenskapen | Mekanismen för hemodynamisk störning |
CHD utan cyanos (blek typ) | Ventrikulära och interatriella septumdefekter | "Hjärtpuckel" (utsprång av den främre bröstväggen) på grund av en kraftig ökning av RV. Intensivt systoliskt blåsljud i det interkostala utrymmet III-IV till vänster om bröstbenet | Utsläpp av blod från vänster till höger. Överbelastning av LV, sedan höger hjärta. Snabb utveckling av pulmonell hypertoni på grund av reflexspasmer i lungartärerna |
Patent ductus arteriosus | Systoliskt-diastoliskt blåsljud i II-III interkostalutrymmet till vänster om bröstbenet | Utsläpp av blod från aortan till lungartären, ökat blodflöde i den lilla cirkeln, överbelastning av vänster hjärta | |
Isolerad lungstenos | Försvagning av II-tonen och grovt systoliskt blåsljud över PA-ventilen | En kraftig överbelastning av bukspottkörteln, utarmning av pulmonellt blodflöde | |
Koarktation av aorta | Högt blodtryck, "atletisk fysik" "Kylhet i benen", försvagning eller pulsering i artärerna i de nedre extremiteterna, Användning av revben på röntgen, systoliskt blåsljud längs hela bröstbenets vänstra kant | Obstruktion av blodflödet genom det förträngda området av aorta, LV överbelastning | |
CHD med cyanos (blå typ) | Transponering av stora fartyg | Allvarlig allmän hypoxi (cyanos, "trumpinnar"), hjärtpuckel, hög I-ton i spetsen | Brist på syre i de organ genom vilka den systemiska cirkulationen passerar. |
Hjärtats enda ventrikel | Tecken på hypoxi, systoliskt blåsljud vid spetsen | Blandning av arteriellt och venöst blod, ökat pulmonellt blodflöde, snabb ventrikulär överbelastning | |
Fallots tetrad | En kraftig försvagning av II-tonen över lungartären | Bloddump från höger till vänster |
Förvärvade hjärtfel delas in i 2 typer - stenos, d.v.s. förträngning av öppningen mellan kamrarna, och fel, d.v.s. ofullständig stängning av ventilen. All PPP kokar ner till översvämningen av vissa hjärtkammare med blod och utarmningen av andra, med alla de följder som följer.
Den vanligaste APS hos vuxna är aortastenos (cirka 80%).
Kombinerade defekter kan uppstå - när en person samtidigt har både insufficiens och stenos av ventilen. Det är också ganska vanligt att jag ser människor som har flera klaffar påverkade. Detta kallas samtidig hjärtsjukdom.
Tabell 2. Karakteristika för PPP
En typ | namn | Den utmärkande egenskapen | Mekanismen för hemodynamisk störning |
Mitralklaffen (MK) defekter | Otillräcklighet av MK | Försvagning av I-tonen, systoliskt blåsljud i spetsen | Omvänd utsläpp av blod till vänster förmak |
Mitralstenos | Högt jag tonar, diastoliskt blåsljud i spetsen. Facies mitralis. | Allvarlig överbelastning av vänster förmak, dess hypertrofi och expansion. Ökat tryck i lungkärlen på grund av reflexspasmer | |
Aortaklaffen (AK) defekter | Brist på AK | Ökat pulsblodtryck, synlig pulsering av halspulsådern, protodiastoliskt blåsljud på AK | Utvidgning av den vänstra kammaren genom det omvända blodflödet från aortan |
Aortastenos | Smärta som liknar angina pectoris, konstant svimning. Grovt systoliskt blåsljud på AK som sträcker sig till halspulsådrorna | Försämring av blodejektion i aorta, vänsterkammaröverbelastning | |
Pulmonal artär (PA) ventildefekter | Otillräcklig flygplan | Försvagning av II-tonen på LA-klaffen, protodiastoliskt blåsljud i interkostalrummet II till vänster om bröstbenet | Omvänd utsläpp av blod till höger kammare |
LA stenos | Förstärkning och splittring av II-tonen. Uttalad pulsering av höger kammare | Obstruktion av utstötningen av blod i LA, överbelastning av bukspottkörteln | |
Trikuspidalklaffen (TC) defekter | Brist på TC | Systoliskt blåsljud på TC | Omvänd utsläpp av blod till höger förmak |
TC stenos | Förstärkning av I-ton på TC | Höger förmaksöverbelastning, dilatation och hypertrofi |
Hur behandlas hjärtfel?
Tyvärr finns det ingen medicin som kan bota en person från hjärtsjukdomar. Och alla medfödda hjärtsjukdomar behandlas endast genom operation. Ett undantag är patent ductus arteriosus, en medfödd missbildning som helt kan elimineras farmakologiskt. Men detta är effektivt endast under den första dagen av en persons liv. För att göra detta ordinerar jag en intravenös injektion av ett icke-steroidalt antiinflammatoriskt läkemedel (Ibuprofen, Indometacin) i 3 dagar.
Om det finns cyanos och tecken på allvarlig hjärtsvikt utförs operation omedelbart. Ofta måste kirurger operera även spädbarn och ettåringar. Om defekten hittades med instrumentella metoder för forskning, och patienten inte är orolig för någonting, eller det finns mindre symtom, kan operationen skjutas upp.
Traditionellt utförs kirurgiska ingrepp för att eliminera CHD under generell anestesi, på ett öppet hjärta, kopplat till en hjärt-lungmaskin. Defekten sys antingen ihop eller stängs med ett perikardiellt eller syntetiskt vävnadsplåster. Den öppna kanalen ligeras eller genomskärs.
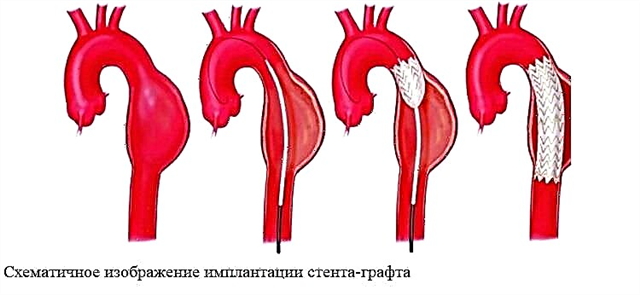
Nyligen, i specialiserade kardiologiska centra med lämplig utrustning, är det möjligt att utföra minimalt invasiva endovaskulära ingrepp. Vid sådana operationer, under kontroll av ultraljud och röntgen, förs en kateter in genom lårbensvenen, som når höger förmak. En ockluderare förs in genom katetern, som är en sammankopplad skiva av nickel-titan-tråd. Denna tilltäppning stänger defekten.
Den huvudsakliga kontraindikationen för sådana operationer är avancerad pulmonell hypertoni med svår vaskulär förhårdning. I dessa fall utförs de så kallade palliativa ingreppen, som eliminerar inte själva defekten utan dess konsekvenser. Artificiellt skapade meddelanden (anastomos) mellan stora kärl, så att blodet går runt de överbelastade delarna av hjärtat.
Låt oss nu titta på behandlingen av förvärvade defekter. Med dem är det lite annorlunda.
Om PPS utvecklades mot bakgrund av reumatism, kommer jag, enligt protokollet, definitivt att använda antibakteriell terapi med penicillinantibiotika. Denna punkt är mycket viktig, eftersom närvaron av streptokockbakterier i kroppen kan orsaka utvecklingen av nya hjärtfel.
Dessutom ordinerar jag alltid läkemedelsbehandling som hjälper till att stabilisera patientens tillstånd.
Först och främst används mediciner som bromsar utvecklingen av hjärtsvikt:
- ACE-hämmare - Perindopril, Ramipril;
- betablockerare - Bisoprolol, Metoprolol;
- diuretika - torasemid;
- aldosteronantagonister - Spironolakton, Eplerenon;
Vid hjärtrytmrubbningar använder jag antiarytmika - Sotalol, Amiodarone.
Antikoagulantbehandling är också viktig, eftersom en del av PPS, särskilt mitralisstenos, ofta åtföljs av förmaksflimmer, där blodproppar bildas i den vänstra förmakshålan, vilket leder till kardioembolisk stroke. För att förhindra detta skriver jag ut warfarin eller lågmolekylära hepariner.
När patienten är i allvarligt tillstånd, när medicinerna inte längre hjälper, skickar jag patienter för kirurgisk behandling.
Det finns två huvudtyper av operationer med PPP:
- ventilbyte;
- rekonstruktiva operationer - ventilplastik, kommissurotomi, ballongvalvotomi.
Klaffproteser är mekaniska (konstgjorda) och biologiska. Deras viktigaste skillnad är följande. Vid installation av en biologisk ventil bör patienten få antikoagulantbehandling under de första 3 månaderna efter operationen, och med implantation av en mekanisk ventil - för livet. Valet av typ av ventil avgörs på individuell basis varje gång.
Det enda antikoagulantia som är godkänt för långvarig användning i konstgjorda hjärtklaffar är Warfarin.
Mekaniska ventiler är mer hållbara, men deras kostnad är mycket högre än biologiska ventiler.
Vad avgör prognosen: hur länge lever patienterna?
Jag får ofta frågan - "hur länge lever de med ett hjärtfel?"
Det beror på många faktorer, såsom:
- slags last;
- dess svårighetsgrad;
- graden av hjärtsvikt;
- förekomsten av komplikationer;
- aktualitet för diagnos och behandling;
- uppfyllelse av läkarens rekommendationer (korrekt intag av läkemedel i enlighet med alla doser, etc.);
- kvaliteten på den utförda operationen.
Utan operation dör patienter med många CHD i tidig barndom (upp till 2-5 år). CHD, där en person kan leva till vuxen ålder utan kirurgi, inkluderar koarktation av aorta, förmaksseptumdefekt.
Den mest gynnsamma PPS när det gäller prognos är mitral, trikuspidal regurgitation. Allvarliga komplikationer utvecklas sällan och efter lång tid. Med annan ATS (mitral, aortastenos) dör patienter cirka 5-10 år efter första symptomdebut.
Moderna behandlingsalternativ, både farmakologisk och hjärtkirurgi, kan förlänga livet för sådana människor upp till 60-70 år.
Konsekvenserna av patologi
En patient med hjärtsjukdom, både medfödd och förvärvad, har en hög risk att utveckla akut hjärtsvikt (lungödem, kardiogen chock), som utan snabba medicinska ingripanden leder till att en person dör.
Dessutom utvecklar personer med hjärtfel kranskärlssjukdom mycket tidigare, vilket innebär att de är flera gånger mer benägna att utveckla hjärtinfarkt.
Nästan alla hjärtfel åtföljs av rytmrubbningar. De farligaste av dem är ventrikulära takyarytmier och atrioventrikulär blockad.
Med vissa defekter, på grund av en uttalad överbelastning av lungcirkulationen och reflexvasokonstriktion i lungorna, uppstår pulmonell hypertoni - ett mycket allvarligt tillstånd som är svårt att svara på läkemedelsbehandling, vilket kräver kirurgisk ingrepp.
På grund av långvarig uttalad syresvält (hypoxi) i hela kroppen lider immunförsvaret, varför patienter med hjärtfel ständigt lider av infektionssjukdomar, särskilt bronkit och lunginflammation.
Med något hjärtfel, såväl som närvaron av protesklaffar, ökar risken för infektiös (bakteriell) endokardit, en farlig sjukdom som påverkar hjärtklaffarna, ofta slutar med döden, flera gånger.
Fallstudie: tonåring med aorta-koarktation
Jag kommer att citera ett intressant fall från min praktik. En mamma kom till mig med sin 15-årige son, som sedan tidig barndom har besvärats av huvudvärk, frossa och en obegriplig svaghet i benen. Vid 7 års ålder låg pojken på sjukhuset på pediatrikavdelningen, där han fick diagnosen högt blodtryck upp till 150/90 mm Hg. Fick diagnosen "hypertoni", ordinerade läkemedel. Patienten tog mediciner oregelbundet. Patientens låga ålder, liksom frånvaron av högt blodtryck hos mamman och pappan, fick mig att tvivla på diagnosen och misstänka högt blodtrycks "sekundära karaktär".
Vid en allmän undersökning av patienten kunde jag förutom förhöjt blodtryck (155/90 mm Hg) identifiera en försvagad pulsation i benens artärer och ett systoliskt blåsljud baktill i nivå med den nedre vinkeln av scapula. Jag beställde ett ekokardiogram, som visade en förtjockning av den vänstra ventrikeln och ett område med förträngning i bröstaortan. Ett annat tecken på coarctation av aorta var tydligt synligt på roentgenogrammet - användning av revbenen (ojämn kontur). Patienten genomgick en kirurgisk operation - plastikkirurgi av det förträngda området av aorta. Pojkens tillstånd förbättrades, blodtrycket återgick till det normala och behovet av mediciner för att korrigera blodtrycket försvann.
Expertråd: Att leva med hjärtsjukdom
Jag vill ge några rekommendationer som hjälper till att undvika de flesta negativa konsekvenserna och öka behandlingens effektivitet:
- sport - professionell träning måste stoppas. Lätt fysisk aktivitet är tillåten;
- regelbundna kontroller - det spelar ingen roll om du genomgått en lyckad operation som barn eller nyligen fått diagnosen mild mitralisuppstötning. Med ett hjärtfel är det nödvändigt att besöka en kardiolog minst en gång var sjätte månad eller ett år, för att göra ett EKG och Echo-KG för att kontrollera tillståndet för hjärtfunktionerna, samt för att övervaka förekomsten av möjliga komplikationer;
- bordssalt - om du har visat sig ha tecken på kronisk hjärtsvikt och du har ordinerats mediciner för dess behandling, för deras större effektivitet, måste du begränsa användningen av bordssalt med mat till 2-3 gram per dag;
- Warfarin - Detta läkemedel ordineras ofta för att förhindra blodproppar hos patienter med hjärtsjukdom. För att dess mottagning ska vara effektiv och samtidigt säker måste du regelbundet göra ett blodprov (koagulogram). INR-indikatorn i denna studie bör vara mer än 2, men mindre än 3;
- besöka en otorhinolaryngologist - om du har fått diagnosen PPS av reumatiskt ursprung, var noga med att konsultera en ÖNH-läkare, eftersom huvudorsaken till reumatism är tonsillit (tonsillit). I närvaro av kronisk tonsillit är behandling av tonsillerna (tvätt, antibiotika) nödvändig, och eventuellt avlägsnande av dem. Detta är nödvändigt för att förhindra återkommande reumatism och uppkomsten av ett nytt hjärtfel.
- förebyggande av infektiös endokardit - alla personer med hjärtfel och protesklaffar har en ökad risk att utveckla infektiös endokardit. Därför, för att förhindra det, måste de ta penicillinantibiotika (Amoxicillin, Ampicillin) en gång, cirka 30 minuter / 1 timme före medicinska ingrepp (tandutdragning, bronkoskopi, cystoskopi, etc.).