Behandling av halscancer är en komplex process som kräver ett individuellt förhållningssätt till varje patient och mycket praktisk erfarenhet av läkare. Svårigheter här börjar redan med det faktum att ur medicinens synvinkel existerar inte "halscancer", eftersom "hals" är en vanlig definition av halsregionen, som ligger framför ryggraden.
- Typer av behandling
- Kemoterapi
- Strålbehandling
- Kirurgi
- Prognos och vidare behandling
 Anatomiskt inkluderar detta struphuvudet, svalget, en del av matstrupen, stämbanden, nerv- och kärlknippen, muskler, bind- och epitelvävnad. Och en elakartad tumör har en chans att utvecklas i någon av de listade delarna, uppvisar olika symtom och representerar en annan grad av hot.
Anatomiskt inkluderar detta struphuvudet, svalget, en del av matstrupen, stämbanden, nerv- och kärlknippen, muskler, bind- och epitelvävnad. Och en elakartad tumör har en chans att utvecklas i någon av de listade delarna, uppvisar olika symtom och representerar en annan grad av hot.
När man beskriver maligna lesioner i halsen menar läkare oftast larynx- och farynxtumörer. För neoplasmer i andra organ och vävnader gäller andra definitioner. Därför, i den här artikeln, talar om hur man behandlar halscancer, kommer vi att prata främst om cancer i struphuvudet.
Typer av behandling
Teknikerna som används för att bota denna sjukdom väljs med hänsyn till tumörens placering i halsen, storlek, utvecklingsstadium, närvaro eller frånvaro av metastaser. En viktig roll spelas av patientens ålder, allmänna tillstånd, samtidiga patologier etc.
De viktigaste metoderna för terapeutiska effekter är:
- farmakologisk terapi med specifika läkemedel;
- strålningsexponering för joniserande strålning;
- kirurgiskt avlägsnande av tumören.
I de flesta fall kan halscancer botas endast med kombinerad användning av dessa tekniker. Så, strålning och kemoterapi används före operation i syfte att cytoreduktion - den maximala minskningen av antalet cancerceller i patientens kropp. Detta gör att du avsevärt kan minska mängden kirurgiskt ingrepp. Och efter kirurgisk behandling av larynxcancer föreskrivs adjuvant (profylaktisk) terapi med farmakologiska läkemedel i 100% av fallen. En sådan påverkan är nödvändig för att förstöra alla maligna celler som finns kvar i vävnaderna efter kirurgiskt avlägsnande av tumören.
Viktig! I de tidiga stadierna av tumörutvecklingen används endast konservativa tekniker (radio och kemoterapi). Detta gör det möjligt att bota upp till 85-90% av cancer i tidigt stadium.
Kemoterapi
 Effekten av specifika cytostatika på en maligna tumör är baserad på deras störning av processerna för celldelning. Som ett resultat förlorar cancercellen sin förmåga att föröka sig och dör efter en tid. Effektiviteten av kemoterapi beror på att maligna celler delar sig mycket snabbare och oftare, och dessutom har en betydligt högre ämnesomsättning än friska celler. Detta innebär att cancercellselement absorberar molekyler av kemoterapiläkemedel mycket mer intensivt, vilket innebär att effekten av sådan behandling på dem blir mycket mer uttalad.
Effekten av specifika cytostatika på en maligna tumör är baserad på deras störning av processerna för celldelning. Som ett resultat förlorar cancercellen sin förmåga att föröka sig och dör efter en tid. Effektiviteten av kemoterapi beror på att maligna celler delar sig mycket snabbare och oftare, och dessutom har en betydligt högre ämnesomsättning än friska celler. Detta innebär att cancercellselement absorberar molekyler av kemoterapiläkemedel mycket mer intensivt, vilket innebär att effekten av sådan behandling på dem blir mycket mer uttalad.
Dessa läkemedel administreras systemiskt - oralt som tabletter eller intravenöst som en injektion. De påverkar alla organ och vävnader hos patienten, oundvikligen (om än mycket mindre än cancersjukdomar) skadar friska, inte degenererade celler. Detta leder till utvecklingen av biverkningar:
- Brott mot mekanismerna för hematopoiesis med en minskning av antalet vita och röda blodkroppar. En minskning av antalet leuko- och lymfocyter i blodet hämmar kroppens immunfunktioner, därför ökar risken för att utveckla infektionssjukdomar mot bakgrund av kemoterapi.
- Håravfall, vilket förklaras av det faktum att hårsäckarnas celler har en mycket hög ämnesomsättning. Det gör att de tar upp en ökad mängd cytostatika från blodet och lider av dem i större utsträckning än andra celler i kroppen (förutom cancerceller).
Viktig! Håravfall från kemoterapi är reversibelt. Efter att cancerprocessen har stoppats, och de återstående degenererade cellerna förstörs, avbryts läkemedelsintaget, hårsäckarna regenereras gradvis och återväxer hår.
- Skadlig effekt på mag-tarmkanalen. Dessa inkluderar ihållande illamående, ibland åtföljd av kräkningar, diarré, sår i munslemhinnan, etc.
- Brott mot taktil och smakkänslighet. Utseendet av stickningar, klåda och andra förnimmelser i armar och ben.
- Allmänna manifestationer i form av trötthet, svaghet, en kraftig försämring av aptit och viktminskning.
Strålbehandling
Strålbehandling för struphuvudcancer, liksom kemoterapi, bygger på att tumörceller har en mycket högre ämnesomsättning än friska, vilket gör att de absorberar betydligt stora doser joniserande strålning. Denna strålning skadar de inre cellulära strukturerna och leder så småningom till celldöd. Moderna tillvägagångssätt för strålbehandling innebär användning av speciella radiosensibiliserande läkemedel - föreningar som främjar absorptionen av strålning. Sådana läkemedel administreras till patienten flera dagar innan strålningsexponeringen börjar, och dessa ämnen ackumuleras i betydande mängder i cancerceller och inte i normala celler.
I nästan alla onkologiska patologier, inklusive halscancer, är behandling med joniserande strålning en integrerad del av komplex terapi. Det kombineras ofta med användningen av farmakologiska läkemedel. Dessutom används strålbehandling efter operation för att undertrycka lokala och avlägsna metastaser, samt enskilda kvarvarande maligna celler.
Strålbehandling är en aggressiv effekt som, förutom cancerceller, oundvikligen påverkar friska vävnader. I detta avseende uppstår biverkningar:
- Muntorrhet och vätskebrist i kroppen i allmänhet. För att klara av denna kränkning kommer det att bidra till en ökning av mängden vätska i patientens kost eller användning av speciella rehydreringslösningar.
- Öm hals.
- Avbrott i återhämtningsprocesser och försenad vävnadsläkning, till exempel efter tandoperationer. Av denna anledning rekommenderar onkologer att desinficera munhålan innan strålbehandling påbörjas.
- Tendensen att utveckla karies. Denna bieffekt minimeras genom noggrann munhygien under hela strålbehandlingsperioden.
- Allmänna symtom i form av svaghet, ökad trötthet, en lätt ökning av kroppstemperaturen.
- Rösten ändras.
- Hudstörningar inom området för exponering för strålning i form av rodnad, irritation etc.
Viktig! Behandling av larynxcancer med joniserande strålning påverkar sköldkörteln i 100 % av fallen. Därför, före strålbehandling, är det absolut nödvändigt att genomföra en fullständig undersökning av detta organs struktur och funktioner.
Traditionellt behandlas larynxcancer med extern strålningsexponering, där strålkällan är utanför patienten, och strålningen passerar genom friska vävnader innan den når tumören. Men idag finns det mer moderna metoder som innebär att en strålkälla (i form av till exempel ett metallkorn) förs in direkt i tumören. Detta minskar den erforderliga stråldosen avsevärt utan att behandlingens effektivitet förloras, vilket gör att det också minskar risken för biverkningar.
Kirurgi
Kirurgiskt avlägsnande av en tumörknuta är det vanligaste och mest effektiva sättet att bli av med struphuvudcancer. Å ena sidan har alla strukturer i halsen god kirurgisk tillgänglighet - det finns inget behov av att utföra djupa bukoperationer. Å andra sidan komplicerar närheten och tätheten med vilken de anatomiska formationerna i halsen är belägna kirurgisk behandling, eftersom det för en fullständig resektion av tumören ofta är nödvändigt att delvis eller helt excision av viktiga organ.
Interventionsvolymen bestäms av cancerprocessens stadium och neoplasmens storlek. Det finns flera grundläggande tekniker:
- kordektomi är den mest sparsamma operationen, som endast påverkar stämbanden om en malign tumör utvecklas på dem;
- övre laryngektomi - ett kirurgiskt ingrepp för att ta bort den övre delen av struphuvudet;
- hemilaryngectomy - en betydande kirurgisk påverkan, vilket innebär excision av minst hälften av struphuvudet;
- total laryngektomi - en intervention för fullständigt avlägsnande av struphuvudet med bildandet av en respiratorisk trakeostomi (hål i luftstrupen).
Larynxcancerkirurgi har också några biverkningar:
- Smärtsamma förnimmelser, som först stoppas av bedövningsmedel, och sedan går över av sig själv några dagar efter operationen.
- Svullnad av halsvävnaden. Detta är också ett tillfälligt fenomen som går över av sig självt. Men innan svullnaden avtar kommer patienten att tvingas att äta först intravenöst och sedan med hjälp av flytande matblandningar som tillförs genom en slang som förs in genom näsan direkt i magen.
- Intensiv slemproduktion. Detta är en normal reaktion av slemhinnorna i andningsorganen på operation. Överskott av slem avlägsnas från bronkialträdet med hjälp av speciella aspirationssonder. Sonden förs in antingen genom patientens näsa eller genom trakeostomi, om den gjordes under operationen.
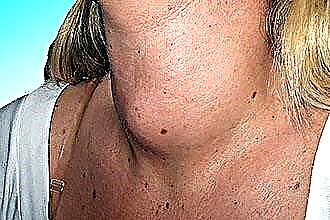 Brott mot känslighet på huden på nacken. Denna biverkning uppstår som ett resultat av skador på de små nervfibrer som är ansvariga för känsel i nacken. Sådan skada är oundviklig på grund av den höga tätheten av nerver och blodkärl i detta område. Men denna domningar är tillfällig och försvinner helt ett halvår eller ett år efter operationen.
Brott mot känslighet på huden på nacken. Denna biverkning uppstår som ett resultat av skador på de små nervfibrer som är ansvariga för känsel i nacken. Sådan skada är oundviklig på grund av den höga tätheten av nerver och blodkärl i detta område. Men denna domningar är tillfällig och försvinner helt ett halvår eller ett år efter operationen.- Bildning av en trakeostomi - en konstgjord öppning på framsidan av nacken. Detta tillvägagångssätt används främst vid totala ingrepp med nästan fullständigt avlägsnande av struphuvudet - en trakeostomi är nödvändig för att patienten ska kunna andas normalt. En trakeostomi kräver särskild vård, och dessutom sätter den vissa begränsningar för patienten, till exempel oförmågan att använda ljudligt tal. Det finns permanenta och tillfälliga varianter av trakeostomi. I det senare fallet, efter ett tag, utförs en upprepad operation för att stänga den.
Viktig! Vid kirurgisk behandling av larynxcancer är patientens röstfunktion nästan alltid försämrad. Men i de flesta fall, efter att ha genomgått särskilda rehabiliteringsåtgärder, kan rösten återställas.
Prognos och vidare behandling
Den huvudsakliga faktorn som avgör framgången för terapeutiska åtgärder för struphuvudscancer är aktualiteten för remiss till ÖNH och initiering av behandling. I de tidiga stadierna av en tumör är det nästan alltid möjligt att bli av med den utan operation. Men ju längre utvecklingen fortsätter, desto högre är risken för inblandning av vitala organ och spridning av metastaser till andra delar av kroppen. Och detta försämrar avsevärt prognosen och behandlingsresultaten.
Medan behandlingen pågår och efter dess slutförande måste patienten följa ett antal rekommendationer:
- Ändra din kost. Patientens kost är utvecklad av en specialist nutritionist, och innehåller en balanserad kombination av alla näringsämnen, samt en tillräcklig mängd vitaminer.
- Det är nödvändigt att minska, eller det är bättre att helt överge användningen av sura, stekta, salta livsmedel, såväl som användningen av en stor mängd kryddor.
- Patienten är helt förbjuden att röka och ta några alkoholhaltiga drycker.
- Hypotermi och överdriven exponering för solljus bör undvikas.
- Alla procedurer som ökar den lokala temperaturen i halsområdet (kompresser etc.) är förbjudna.
- Använd inte substanser som förbättrar cellulär ämnesomsättning (preparat baserade på aloe, mumie, föreningar som innehåller propolis, etc.), eftersom de kan stimulera utvecklingen av tumörelement.
Även en framgångsrikt botad cancer i struphuvudet förutsätter dispensär observation av patienten under hela efterföljande period av hans liv. Sådan tillsyn utförs av onkologiska specialister och ÖNH-läkare. En förebyggande undersökning ska göras varje månad under de kommande 5 åren och därefter var sjätte månad. Detta kommer att möjliggöra snabb identifiering och behandling av långvariga komplikationer eller återfall av den maligna processen.


 Brott mot känslighet på huden på nacken. Denna biverkning uppstår som ett resultat av skador på de små nervfibrer som är ansvariga för känsel i nacken. Sådan skada är oundviklig på grund av den höga tätheten av nerver och blodkärl i detta område. Men denna domningar är tillfällig och försvinner helt ett halvår eller ett år efter operationen.
Brott mot känslighet på huden på nacken. Denna biverkning uppstår som ett resultat av skador på de små nervfibrer som är ansvariga för känsel i nacken. Sådan skada är oundviklig på grund av den höga tätheten av nerver och blodkärl i detta område. Men denna domningar är tillfällig och försvinner helt ett halvår eller ett år efter operationen.